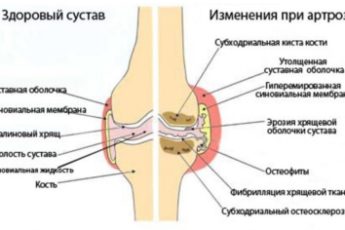
При остеохондрозе позвоночника с корешковым синдромом происходят патологические изменения в позвоночных дисках. По этой причине сдавливаются нервные волокна, и возникает болезненная симптоматика. Заболевание обостряется под влиянием таких факторов, как поднятие тяжести, физические перенагрузки, ожирение или длительное пребывание на холоде. Болезни подвержены в большинстве случаев взрослые люди, но известны случаи, когда у детей и подростков также диагностировали остеохондроз позвоночника с корешковым синдромом.
Причины
Остеохондроз с корешковым синдромом с ярко выраженными симптомами развивается чаще всего по причине хронического течения остеохондроза. Но существуют и другие болезни, что вызывают ущемление нервов, поэтому для постановки точного диагноза и назначения правильного лечения нужно проведение полной диагностики организма.
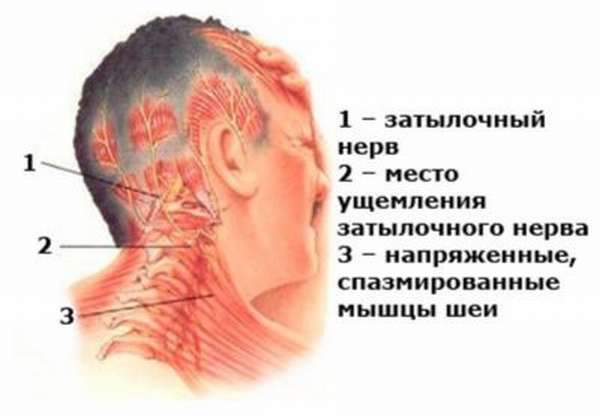
Медики выделяют следующие факторы, способствующие сдавливанию корешков спинномозговых нервов:
- сдавливание по причине выпадения дискового центра,
- смещение ряда позвонков,
- остеохондроз, осложненный развитием воспалительного процесса, что вызывает отек тканей,
- хронические дегенеративно дистрофические изменения, приводящие к потере миелиновой оболочки и повышение чувствительности нервов.
По данным статистики, различными видами остеохондроза страдает около половины всего населения земного шара. Наиболее часто происходит защемление корешков в крестцовой области позвоночника. До 70-летнего возраста происходят дистрофические изменения в позвоночнике практически у всех людей. Защемлению корешков способствуют следующие провоцирующие факторы:
- хроническая чрезмерная нагрузка на позвоночник,
- болезни кифоз или лордоз, приводящие к деформации позвоночника,
- инфекции,
- переохлаждение,
- низкая физическая активность,
- травмы позвоночника,
- неправильный образ жизни.
Виды
Остеохондроз с корешковым синдромом в области позвоночника характеризуется рядом симптомов, зависящих от локализации поражения. Выраженность симптоматики обуславливается силой сжатия нервных корешков и степенью развития дегенеративных изменений в хрящевых тканях. Главным признаком считается сильная боль. Также больные данной разновидностью остеохондроза отмечают ощущение онемения рук или ног, чувства жжения или покалывания. Время от времени появляются «мурашки» в том месте, где локализована патология.
При шейном остеохондрозе
Если болезнь развивается в области шейно-грудного отдела, отмечается сильная болезненность, которая усиливается во время движений. На этом участке позвоночника размещено 8 пар корешков. Симптоматика шейного остеохондроза с корешковым синдромом обуславливается тем, какая именно пара отростков подвергается сжатию:
- первая – боль возникает в области темени, может неметь затылок,
- вторая – боль и парестезия в затылке, под подбородком мышцы теряют свою эластичность,
- третья – боль очень сильная, отекает язык, нарушается функция речи,
- четвертая – болезненность локализуется в области лопатки, плеча или ключицы, может отдавать в печень или грудину, также в этих участках может возникать ощущение онемения,
- пятая – болит шея, ощущается мышечная слабость и онемение верхних конечностей,
- шестая – парестезия и болезненность ощущаются в лопатке, со временем начинает простреливать в руку,
- седьмая – ощущается болезненность в шее, в области лопаток, наружной части рук,
- восьмая – со стороны развития патологии немеет и болит конечность по всей длине, развивается слабость мышечных тканей.
При грудном остеохондрозе
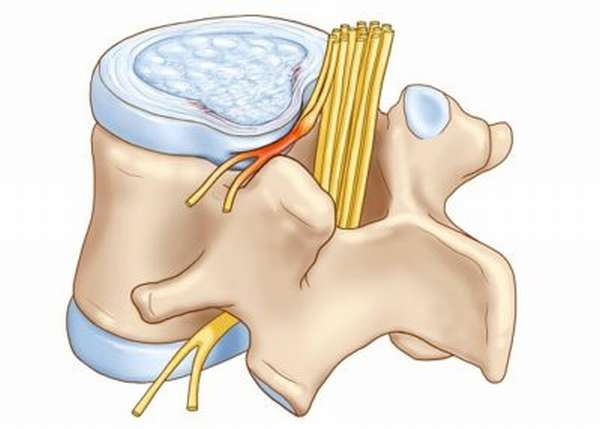
В грудном отделе позвоночника остеохондроз диагностируют крайне редко. В этой области расположено 12 пар корешков, при зажатии которых отмечаются следующие симптомы:
- первая – возникают боли ноющего характера, и снижается чувствительность в лопатке, с внутренней стороны руки,
- вторая-шестая – в области лопаток, под мышками и в нижней части грудины разливается опоясывающая боль,
- седьмая-восьмая – симптомы такие же, как и при зажатии 2-6 пар корешков, также присоединяются дискомфортные ощущения в сердце и желудке,
- девятая-десятая – острая опоясывающая боль охватывает нижнюю часть грудной клетки и область пупка,
- одиннадцатая-двенадцатая – боль и парестезия возникают от пупка до области паха.
При этом болевые ощущения усиливаются во время кашля, глубоких и резких вдохов.
При поясничном остеохондрозе
Поясничный остеохондроз позвоночника с корешковым синдромом диагностируется наиболее часто. Медики объясняют это тем, что на участок поясницы приходится максимальная физическая нагрузка. Здесь размещено 5 пар корешков, при зажатии которых появляются такие симптомы:
- первая-третья пары – острые, ноющие боли в крестцовом отделе позвоночника, в области бедер и паха возникает онемение,
- четвертая – проявляется ноющей и тупой болью, возникающей в пояснице и отдающей в колени и голени,
- пятая – выраженная болезненность в бедрах, голенях, стопах с поврежденной стороны, включая большой палец нижней конечности.
При остеохондрозе поясничного отдела позвоночника негативная симптоматика может снижаться при перемещении пациента на здоровую сторону в позиции лежа.
Интересно почитать первая помощь при синдроме длительного сдавливания.
Лечение
Остеохондроз с корешковым синдромом должен лечить врач-невролог. Нарушения структуры позвонков являются необратимыми. Однако при правильной коррекции образа жизни, занятиях лечебной физкультурой и посещении физиотерапевтических процедур можно значительно снизить симптоматику и повысить качество жизни.

В острой стадии болезнь лечат при помощи медикаментов. Прием лекарственных средств направлен на снятие болезненных ощущений. В это время пациентам прописывается постельный режим. При этом больной должен лежать на твердой и ровной поверхности. Положительный исход лечения зависит от правильно подобранного терапевтического курса, поэтому все процедуры и лекарственные препараты назначает врач, основываясь на клинической картине болезни.
В особо трудных случаях при сильной запущенности болезни иногда возникает необходимость хирургического вмешательства. Оперативным путем устраняются грыжи в межпозвоночных отделах и другие деформации, вызванные корешковым синдромом.
Для снятия боли используют компрессы с охлаждающими мазями, анальгетики и другие препараты с обезболивающим эффектом, например «Баралгин», «Кетарол». Чтобы устранить воспаление, назначают средства группы НПВП. На второй или третий день острого течения болезни разрешается применять мази с согревающим эффектом, действие которых направлено на снижение болезненности. Чтобы снизить мышечные спазмы, используются средства группы миорелаксантов. Витамины группы В улучшают состояние спинномозговых корешков, их назначают в виде уколов или таблеток для перорального применения.
Для усиления эффекта от лекарств больному обязательно рекомендуется пройти ряд физиотерапевтических процедур, таких как:
- Лечебный массаж – разрешен к применению также в острую фазу болезни. Способствует расслаблению мышечных тканей и усилению микроциркуляции крови.
- ЛФК – специальные упражнения, назначенные врачом, способствуют быстрому восстановлению хрящевых и мышечных тканей, улучшают состояние позвоночных дисков.
- Теплые ванны – рекомендуется принимать при обострении остеохондроза.
- Правильное питание – категорически запрещено употреблять консервированную и соленую пищу, алкогольные и табачные изделия, кофе и чай.
- При необходимости назначают лечение специальным бандажом.
Пациентам с диагнозом остеохондроз рекомендуется вести активный образ жизни, при этом регулируя свои физические нагрузки, избегать переохлаждения и не находиться длительное время в одной позе.